不妊症とは
不妊症とは、妊娠を望む健康な男女が避妊をしないで夫婦生活を行っているにもかかわらず、1年たっても妊娠しない状態をいいます。不妊症の原因は男性側、女性側、あるいはその両方にある場合がありますが、原因がわからない場合もあります。
不妊治療・不妊相談
Medical
当クリニックは不妊治療を専門とする
クリニックではございません。
高度生殖医療(体外受精・顕微授精)は行っておらず、人工授精までの対応となりますので予めご了承ください。
不妊症とは、妊娠を望む健康な男女が避妊をしないで夫婦生活を行っているにもかかわらず、1年たっても妊娠しない状態をいいます。不妊症の原因は男性側、女性側、あるいはその両方にある場合がありますが、原因がわからない場合もあります。
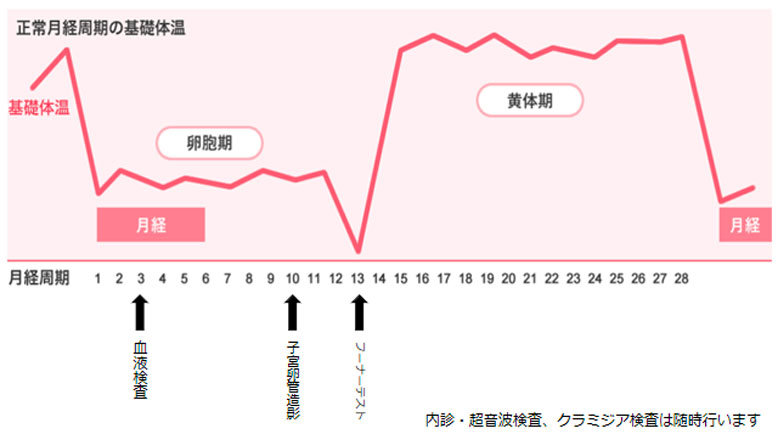
子宮筋腫や卵巣腫瘍、子宮内膜症などの異常がないかどうか確認をします。
卵管性不妊や骨盤内炎症の原因となるクラミジアについて調べます。
ホルモン検査や感染症検査を行います。ホルモン値は月経周期によって変化しますので、月経期・黄体期に分けて検査をします。
子宮から造影剤を流してレントゲンを撮影する検査です。卵管が詰まっていないか、子宮の中の形に異常がないかを調べます。
排卵直前の最も妊娠しやすい日に夫婦生活をもっていただき、翌日に子宮頸管粘液の中に運動する精子がいるかどうか調べます。
AMHは抗ミュラー管ホルモンともいわれ、発育過程にある前胞状卵胞から分泌されるホルモンです。AMHは次周期以降に発育してくる卵胞の数を反映するため、これからどれくらい排卵する力があるのか、「卵巣の予備能」を表すとされています。検査は自費になります。
男性側の検査です。用手的に採取した精液を検査し、精子の数や運動率などを調べます。
精液の状態は変動するため、一度悪い結果が出た場合でも再検査で問題がないとされる場合もあります。
原因が特定できた場合には、それぞれの原因に応じた治療を行います。
| 長所 | 短所 | |
|---|---|---|
| クロミッド |
・歴史があり、安全性が確立している |
・子宮内膜が薄くなりやすい ・子宮頸管粘液が減少しやすい ・卵巣が反応しすぎると、過排卵となったり、卵巣が腫れたり痛みが出ることがある (卵巣過剰刺激症候群) |
| レトロゾール |
・内膜が薄くなりにくい ・子宮頸管粘液が減少しにくい ・単一排卵の頻度が高い |
・クロミッドと比較して歴史が浅く、安全性のデータが劣る |
| クロミッド | 長所 | ・歴史があり、安全性が確立している |
|---|---|---|
| 短所 | ・子宮内膜が薄くなりやすい ・子宮頸管粘液が減少しやすい ・卵巣が反応しすぎると、過排卵となったり、卵巣が腫れたり痛みが出ることがある(卵巣過剰刺激症候群) |
|
| レトロゾール | 長所 | ・内膜が薄くなりにくい ・子宮頸管粘液が減少しにくい ・単一排卵の頻度が高い |
| 短所 | ・クロミッドと比較して歴史が浅く、安全性のデータが劣る(催奇形性が高いという証拠はない) |
子宮鏡検査は、子宮内に細いカメラをいれて子宮内部を直接観察する検査です。
子宮内に生理食塩水を流して膨らませ、子宮鏡のカメラで子宮内の様子をモニターに映して観察します。
経腟超音波検査や子宮卵管造影検査などで子宮内膜ポリープや子宮筋腫、子宮奇形などが疑われる場合、子宮内膜細胞診で異常を認める場合や不正性器出血がある場合に子宮鏡検査を行います。
当院では子宮内膜ポリープに対する子宮鏡手術も行っております。子宮内膜ポリープがある場合には、子宮鏡で確認をしながらポリープを切除することも可能です。
検査に必要な時間はおよそ10分程度です。
検査後はすぐに帰宅することが可能ですが、検査後に痛みを伴う場合にはしばらく安静にしていただきます。
細い内視鏡を使用するため、子宮鏡検査のみ行う場合には基本的に子宮頸管拡張は行いません。
当院では子宮内膜ポリープに対して、子宮鏡下手術を日帰りで行っております。
子宮鏡を子宮内に挿入して、子宮内の様子をモニターで観察しながら手術を行います。
子宮内を観察しながら手術を行うため、ほぼ確実な切除が可能です。また腟から直接子宮内に内視鏡を挿入するためお腹に傷ができない治療法です。
手術を行う時期や留意点は子宮鏡検査と概ね同様ですが、子宮鏡手術の詳細については手術前に個別にご説明いたします。
摘出した組織は病理検査に提出して確定診断となります。
子宮鏡検査よりも太い内視鏡を挿入するため、手術は静脈麻酔下で行います。また手術前には子宮口を拡張する処置(子宮頸管拡張)が必要になる場合があります。